今回は、高齢者に多い大腿骨頸部骨折(だいたいこつけいぶこっせつ)について、リハビリテーション現場で役立つ知識をまとめました。
特に、病態・分類・画像診断・予後まで幅広くまとめましたので、ぜひ臨床に役立ててください。
大腿骨頸部骨折とは?
大腿骨頸部とは、骨盤と股関節をつなぐ「大腿骨の首」の部分を指します。

この部分は構造的に細く、加齢による骨密度低下や転倒などで骨折を起こしやすい部位です。
- 主な原因:軽微な転倒(立位からの尻もち、ベッドからの転落など)
- 好発年齢:70代以上(特に女性)
- 合併症リスク:深部静脈血栓症(DVT)、肺炎、認知機能低下など
骨癒合不全や骨頭壊死をきたしやすく、治療方針やリハビリテーションにも影響を与える重要な骨折です。
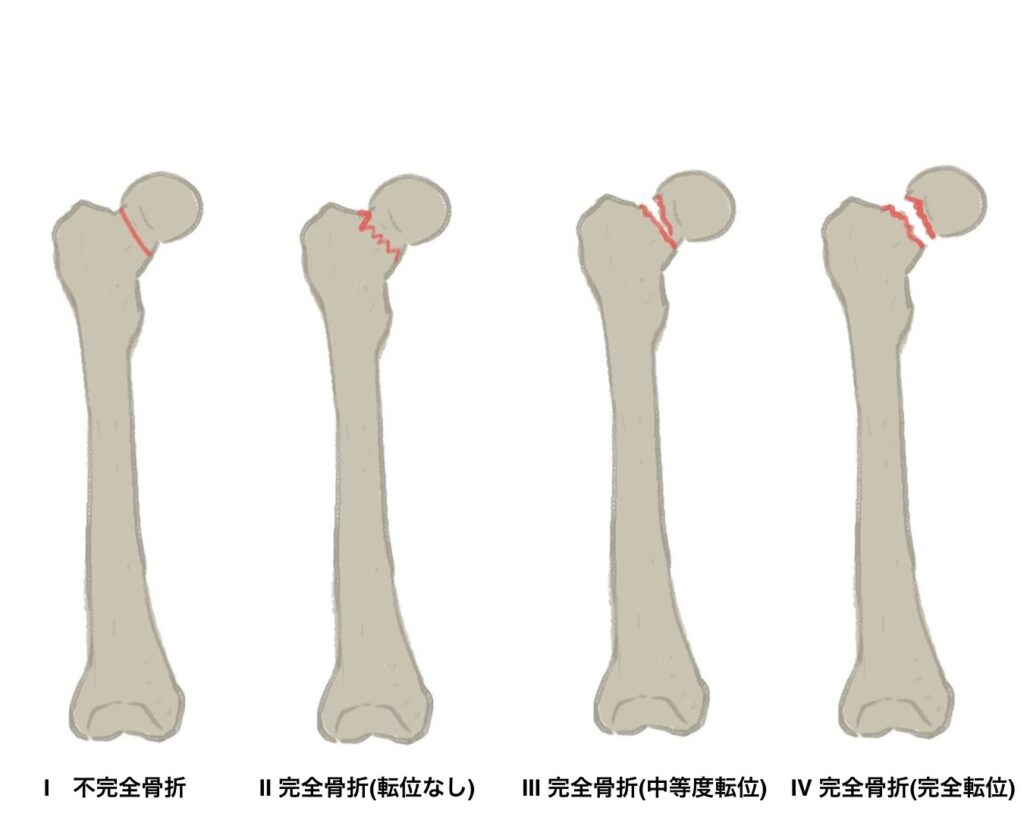
分類(Garden分類・解剖学的位置による分類)
大腿骨頸部骨折は、分類によって治療方針やリハビリ介入が大きく異なります。
Garden分類(転位の程度による)
| 分類 | 特徴 | 骨癒合予後 |
|---|---|---|
| Garden I型 | 不全骨折(軽度の転位) | 良好 |
| Garden II型 | 完全骨折だが転位なし | 良好 |
| Garden III型 | 完全骨折で中等度の転位あり | 不良リスクあり |
| Garden IV型 | 完全骨折+完全転位 | 骨癒合不全・骨頭壊死リスク高 |
【2】解剖学的位置による分類
- 内側骨折(大腿骨頭側):血流障害リスク大 → 骨頭壊死や骨癒合不全が問題に
- 外側骨折(転子部骨折に近い):血流維持されやすい → 予後は比較的良好
Garden III・IV型や内側骨折は特に慎重なリハビリ設計が求められます。
3. 画像診断(レントゲンとMRI)
大腿骨頸部骨折の診断には、主に以下の方法が使われます。
【1】レントゲン(X線)
- 正面像・側面像で骨折線の有無・転位の程度を確認
- 転位が小さい場合は見逃しやすいので注意
【2】MRI
- 骨折線が明らかでないケース(不顕性骨折)で非常に有用
- 骨頭血流障害の早期発見にも役立つ
【3】CT
- 複雑骨折や手術計画時に使用されることもある
臨床上、初期X線で骨折が不明瞭でも、疼痛や荷重困難があればMRI追加が推奨されます!
予後とリハビリのポイント
手術方法と予後
観血的整復固定術(ORIF)
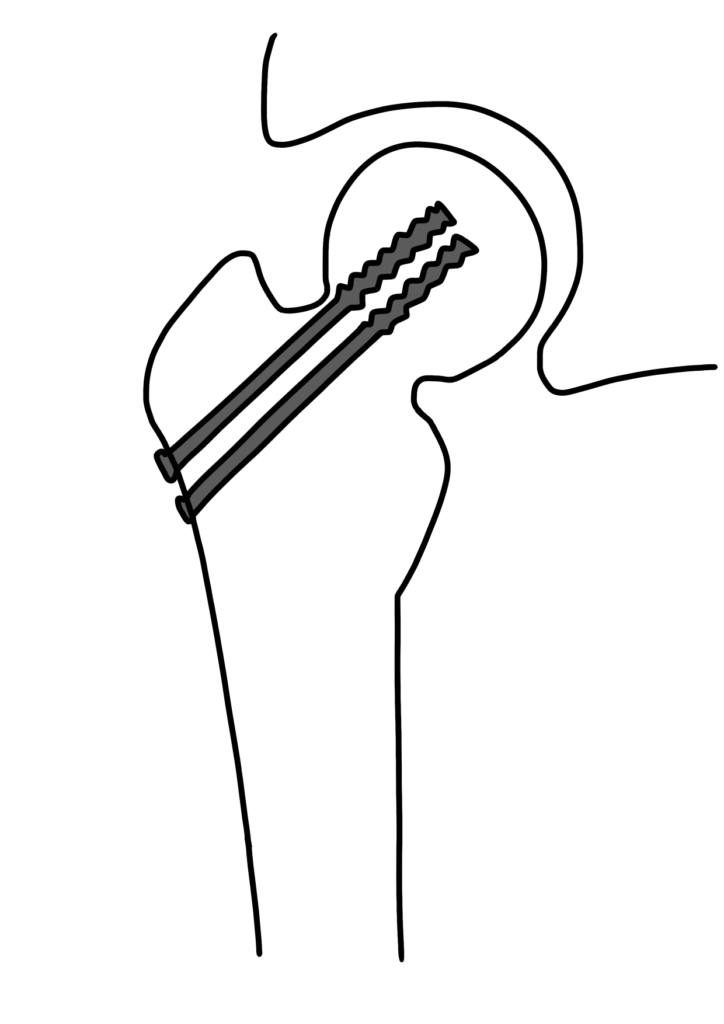
FNSは、従来のDHS(Dynamic Hip Screw)やMCS(Multiple Cannulated Screws)の利点を組み合わせた新しい固定システムです。
A recent update on the fixation techniques for femoral neck fractures: A narrative review
- 特徴: 最小侵襲でありながら高い固定力を提供し、軟部組織へのダメージを最小限に抑えます。
- 臨床評価: 2019年から2022年にかけて行われた研究では、26人の患者にFNSを使用し、良好な臨床および放射線学的結果が報告されました。再手術率は11.5%と、文献で報告されている範囲の下限に位置しています。
骨接合術の選択は、以下の要因に基づいて行われます:
- 骨折の転位の程度: 非転位型(Garden IおよびII)では、骨接合術が推奨されます。
Osteosynthesis of non-displaced femoral neck fractures in the elderly population using the femoral neck system (FNS): short-term clinical and radiological outcomes - 患者の年齢と骨質: 若年者や骨質が良好な患者では、骨接合術が選択されることが多いです。
- 合併症のリスク: 骨癒合不全や骨頭壊死のリスクが高い場合、人工骨頭置換術が検討されます。
- DHS(Dynamic Hip Screw): 高い安定性を提供しますが、侵襲性が高く、骨頭壊死のリスクが増加する可能性があります。
- MCS(Multiple Cannulated Screws): 最小侵襲であり、血流を維持しやすいですが、固定力がやや劣る場合があります。
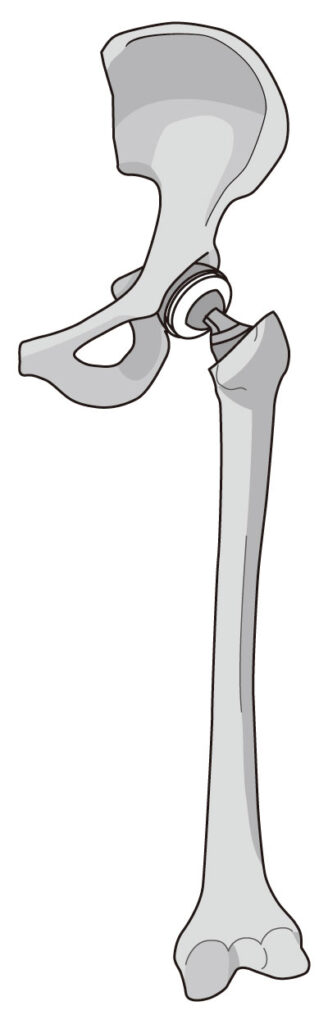
人工骨頭置換術(BHA, THA)
転位が大きい・高齢であれば人工骨頭置換術が選択される傾向にあります。
リハビリの目標
| 目標 | 具体的内容 |
|---|---|
| 早期離床 | 床上動作、車椅子移乗から開始 |
| 筋力強化 | 大腿四頭筋、臀筋群中心に |
| 歩行訓練 | 杖・歩行器を使い、段階的に荷重拡大 |
| 転倒予防指導 | 屋内環境調整、靴選び、バランストレーニング |
- 骨癒合不全・骨頭壊死リスクを常に考慮
- 認知症や廃用症候群にも早期対応を!
まとめ
大腿骨頸部骨折は、骨折の分類や画像診断結果によって治療方針が大きく分かれ、リハビリテーションの戦略も異なります。
理学療法士として、早期離床・機能回復・再骨折予防を意識した介入が重要です。
特に、転倒リスク管理や家庭環境指導も含めた包括的支援が患者さんのQOL向上に直結します。
現場で役立つ知識として、ぜひ押さえておきましょう。







コメント